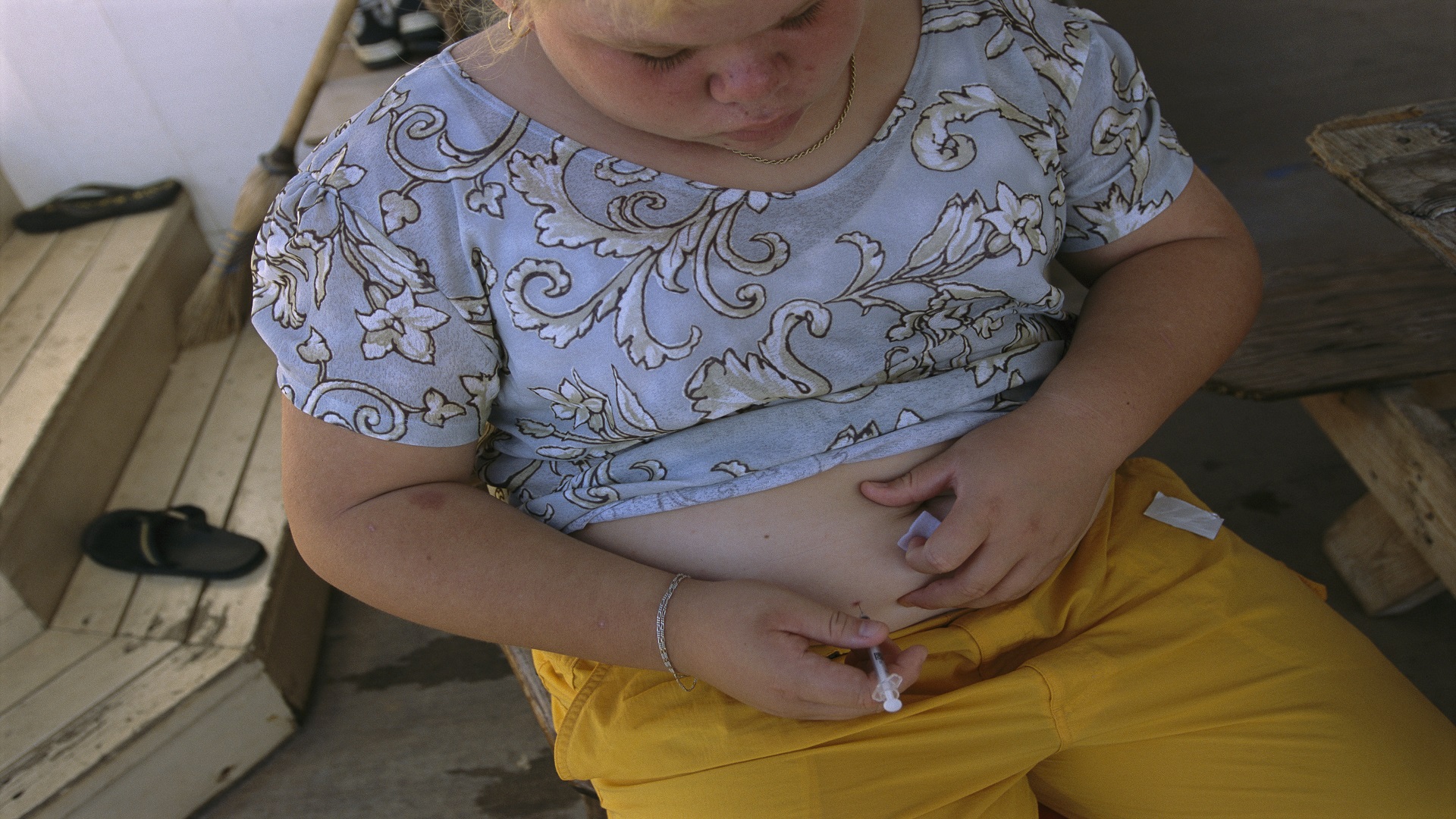
يعتبر الإنسولين حجر الزاوية الرئيسي في معالجة داء السكري.. ويؤدي التأخير في البدء بالعلاج بالإنسولين، إذا استدعى العلاج ذلك، إلى حدوث مضاعفات لا تحمد عقباها.
الإنسولين هو العلاج الوحيد لمعالجة داء السكري من النمط الأول، بغية الحفاظ على البقاء، كما أنه الدواء الوحيد لمعالجة داء السكري الحملي وداء السكري عند الحوامل، ويحتاج معظم مرضى داء السكري من النمط الثاني إلى المعالجة بالإنسولين بعد فشل المعالجات الأخرى في ضبط السكري بصورة جيدة.
يخشى الكثير من مرضى داء السكري من النمط 2، بل ويرفض الكثير منهم، فكرة تبديل خطة علاجهم من الأدوية الفموية إلى الإنسولين.. وذلك رغم أن تأخر البدء في العلاج بالإنسولين، قد يسبب مضاعفات خطيرة.
لكن السؤال الذي يطرح نفسه وبقوة: لماذا يرفض المرضى فكرة المعالجة بالإنسولين؟
وفي الحقيقة تقع المسؤولية على المريض نفسه وعلى مهنيي الرعاية الصحية السكرية في آن معاً.
* الجانب المرتبط بالمرضى:
- يخشى الكثير من المرضى الحقن أساسا.
- هناك سوء فهم فيما يتعلق بالمعالجة بالإنسولين، حيث يعتقد كثير من المرضى أن الإنسولين هو العلاج الأخير ما قبل الموت، وأن مرضهم قد وصل إلى مرحلة متقدمة، وغالباً ما يربطون ذلك بقصص الأصدقاء والأقارب الذين توفوا أو تعرضوا لبتر الساق أو العمى، بعد فترة قصيرة من بدء المعالجة بالإنسولين، من دون أن يربطوا تلك المضاعفات بتأخير المعالجة المبكرة والمناسبة بالإنسولين، بغية تجنب تلك المضاعفات.
- يعتقد كثير من المرضى أن المعالجة بالإنسولين عملية معقدة وتتطلب مراقبة مكثفة لسكر الدم.
- يخشى الكثير من المرضى من حدوث زيادة في الوزن ونوبات نقص سكر الدم بعد المعالجة بالإنسولين.
* الجانب لمرتبط بمهنيي الرعاية الصحية:
- يخشى بعض من مهنيي الرعاية الصحية من زيادة الوزن وزيادة تواتر نوبات نقص سكر الدم بعد المعالجة بالإنسولين.
- لا يملك بعض الأطباء الوقت الكافي لشرح خطة العلاج بالإنسولين بطريقة مناسبة، تجعل المريض يتقبل فكرة المعالجة به.
- والمصيبة الكبرى هي أن بعض الأطباء يستعملون فكرة المعالجة بالإنسولين لتهديد مرضاهم في حال عدم إذعانهم للعلاجات الأخرى، وكثيراً ما نسمع أن طبيباً قال لمريضه: إن لم تستمع لكلامي ونصائحي، فإنني سأضعك على المعالجة بالإنسولين!!
* الحلول المقترحة
يلعب التثقيف السكري للمريض دوراً مهماً في تقبل المريض لفكرة التحول إلى المعالجة بالإنسولين، وينبغي أن يتضمن ذلك:
1. شرحاً مبسطاً عن التطور التدريجي لداء السكري من النمط 2، وبالتالي النقص التدريجي في إفراز الإنسولين على مر السنين، وأن معظم مرضى داء السكري نمط 2، سيحتاجون للعلاج بالإنسولين في مرحلة ما من حياتهم.
2. مناقشة المريض عن الحاجة للعلاج بالإنسولين، وأنه ليس الشخص الوحيد الذي يتناوله، وأن فشل المعالجات الأخرى في ضبط الداء السكري لا تعني فشل المريض، وإنما فشل الأدوية الأخرى في ضبط الداء.
3. إزالة مخاوف المريض من الحقن، وأنها عملية سهلة وأن الإبرة صغيرة الحجم وغير مؤلمة أثناء الحقن، مع تعليم المريض كيفية الحقن وأماكنه.
4. طمأنة المريض والأخذ بعين الاعتبار مخاوفه من بعض مضاعفات المعالجة بالإنسولين كزيادة الوزن ونوبات نقص سكر الدم، مع التأكيد للمريض بأن تلك المضاعفات تحدث عند نسبة قليلة من المرضى ومن الممكن تجنبها.
5. تعليم المريض أعراض نوبات نقص سكر الدم إن حدثت وكيفية تدبيرها.
6. البدء بالمعالجة بالإنسولين بجرعات صغيرة تزاد تدريجياً وفقاً لقياسات سكر الدم مع تغيير خطة الحمية الغذائية وعدد الوجبات، لتتماشى مع خطة العلاج الجديدة.
الإنسولين هو العلاج الوحيد لمعالجة داء السكري من النمط الأول، بغية الحفاظ على البقاء، كما أنه الدواء الوحيد لمعالجة داء السكري الحملي وداء السكري عند الحوامل، ويحتاج معظم مرضى داء السكري من النمط الثاني إلى المعالجة بالإنسولين بعد فشل المعالجات الأخرى في ضبط السكري بصورة جيدة.
يخشى الكثير من مرضى داء السكري من النمط 2، بل ويرفض الكثير منهم، فكرة تبديل خطة علاجهم من الأدوية الفموية إلى الإنسولين.. وذلك رغم أن تأخر البدء في العلاج بالإنسولين، قد يسبب مضاعفات خطيرة.
لكن السؤال الذي يطرح نفسه وبقوة: لماذا يرفض المرضى فكرة المعالجة بالإنسولين؟
وفي الحقيقة تقع المسؤولية على المريض نفسه وعلى مهنيي الرعاية الصحية السكرية في آن معاً.
* الجانب المرتبط بالمرضى:
- يخشى الكثير من المرضى الحقن أساسا.
- هناك سوء فهم فيما يتعلق بالمعالجة بالإنسولين، حيث يعتقد كثير من المرضى أن الإنسولين هو العلاج الأخير ما قبل الموت، وأن مرضهم قد وصل إلى مرحلة متقدمة، وغالباً ما يربطون ذلك بقصص الأصدقاء والأقارب الذين توفوا أو تعرضوا لبتر الساق أو العمى، بعد فترة قصيرة من بدء المعالجة بالإنسولين، من دون أن يربطوا تلك المضاعفات بتأخير المعالجة المبكرة والمناسبة بالإنسولين، بغية تجنب تلك المضاعفات.
- يعتقد كثير من المرضى أن المعالجة بالإنسولين عملية معقدة وتتطلب مراقبة مكثفة لسكر الدم.
- يخشى الكثير من المرضى من حدوث زيادة في الوزن ونوبات نقص سكر الدم بعد المعالجة بالإنسولين.
* الجانب لمرتبط بمهنيي الرعاية الصحية:
- يخشى بعض من مهنيي الرعاية الصحية من زيادة الوزن وزيادة تواتر نوبات نقص سكر الدم بعد المعالجة بالإنسولين.
- لا يملك بعض الأطباء الوقت الكافي لشرح خطة العلاج بالإنسولين بطريقة مناسبة، تجعل المريض يتقبل فكرة المعالجة به.
- والمصيبة الكبرى هي أن بعض الأطباء يستعملون فكرة المعالجة بالإنسولين لتهديد مرضاهم في حال عدم إذعانهم للعلاجات الأخرى، وكثيراً ما نسمع أن طبيباً قال لمريضه: إن لم تستمع لكلامي ونصائحي، فإنني سأضعك على المعالجة بالإنسولين!!
* الحلول المقترحة
يلعب التثقيف السكري للمريض دوراً مهماً في تقبل المريض لفكرة التحول إلى المعالجة بالإنسولين، وينبغي أن يتضمن ذلك:
1. شرحاً مبسطاً عن التطور التدريجي لداء السكري من النمط 2، وبالتالي النقص التدريجي في إفراز الإنسولين على مر السنين، وأن معظم مرضى داء السكري نمط 2، سيحتاجون للعلاج بالإنسولين في مرحلة ما من حياتهم.
2. مناقشة المريض عن الحاجة للعلاج بالإنسولين، وأنه ليس الشخص الوحيد الذي يتناوله، وأن فشل المعالجات الأخرى في ضبط الداء السكري لا تعني فشل المريض، وإنما فشل الأدوية الأخرى في ضبط الداء.
3. إزالة مخاوف المريض من الحقن، وأنها عملية سهلة وأن الإبرة صغيرة الحجم وغير مؤلمة أثناء الحقن، مع تعليم المريض كيفية الحقن وأماكنه.
4. طمأنة المريض والأخذ بعين الاعتبار مخاوفه من بعض مضاعفات المعالجة بالإنسولين كزيادة الوزن ونوبات نقص سكر الدم، مع التأكيد للمريض بأن تلك المضاعفات تحدث عند نسبة قليلة من المرضى ومن الممكن تجنبها.
5. تعليم المريض أعراض نوبات نقص سكر الدم إن حدثت وكيفية تدبيرها.
6. البدء بالمعالجة بالإنسولين بجرعات صغيرة تزاد تدريجياً وفقاً لقياسات سكر الدم مع تغيير خطة الحمية الغذائية وعدد الوجبات، لتتماشى مع خطة العلاج الجديدة.