يُعد رتق القناة الصفراوية (Extrahepatic biliary atresia) من الأمراض النادرة التي تصيب الأطفال فقط، والتي تتميز بغياب، أو تدمير جزء من القناة الصفراوية التي تقع خارج الكبد، وفي بعض الحالات يتم تدمير، أو غياب القناة الصفراوية بأكملها، وهي عبارة عن أنبوب يسمح بمرور الصفراء من الكبد إلى المرارة، وأخيراً منها، إلى الأمعاء الدقيقة.
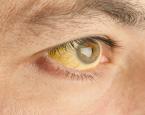
تقوم الصفراء بعمل رئيسي في تنشيط امتصاص الدهون والفيتامينات في الأمعاء، وفي حالة غياب أو تدمير القناة الصفراوية (رتق القناة الصفراوية)، تحدث إعاقة تدفق الصفراء ما يؤدي إلى تراكمها بشكل غير طبيعي في الكبد. ويعاني الرُضع المصابون بسبب ذلك من اصفرار لون الجلد، والعينين (اليرقان)، وتندُب الكبد وتليفه.
قد تتواجد تشوهات إضافية في بعض الحالات لتشمل أعضاء أخرى، مثل: عيوب القلب، والتشوهات المعوية، والطحال، والكلى وغالباً ما يحدث هذا إذا كان رتق القناة الصفراوية حدث قبل الولادة (عيب خلقي). ويُعد رتق القناة الصفراوية السبب الأكثر شيوعًا لتليُف الكبد في المرحلة النهائية، وزراعة الكبد لدى الأطفال.
أسباب رتق القناة الصفراوية
السبب الرئيسي للإصابة برتق القناة الصفراوية غير معروف لكن تُساهم مجموعة من العوامل في تطور المرض، والإصابة به، منها العوامل المناعية، والمعدية، السامة، والوراثية.
تكون القنوات الصفراوية طبيعية عند الولادة لدى الرُضع المصابين برتق القناة الصفراوية (وهي الحالات الأكثر شيوعاً)، إلا أن أحد هذه العوامل أو أكثر يتسبب في تدمير خلايا القنوات الصفراوية وإنتاج أنسجة ليفية تؤدي إلى انسداد القناة الصفراوية والإصابة بهذا الإضطراب.
تُعد قلة من حالات الإصابة برتق القناة الصفراوية ذات سبب خلقي يحدث قبل الولادة أثناء تكون الجنين في الرحم، ويتم اكتشاف هذه الحالات أحياناً عن طريق الموجات فوق الصوتية التي تُظهر كيسًا في القناة الصفراوية.
أسباب أُخرى
- تغير أو طفرة جينية.
- خلل في الجهاز المناعي يؤدي إلى الالتهاب والتندب.
- عدوى فيروسية مثل الفيروس المضخم للخلايا(cytomegalovirus)،
- أو بكتيرية.
- التعرض لمواد ضارة وسامة.
أنواع رتق القناة الصفراوية
رتق القناة الصفراوية يُمثل النوع الأكثر انتشاراً من الركود الصفراوي الذي تتم معالجته عن طريق الجراحة لدى حديثي الولادة، يؤدي عدم التصحيح الجراحي إلى تعقيدات ثانوية أهمها تليف الكبد والموت.
يتنوع المصابون بمرض رتق القناة الصفراوية إلى مجموعتين أساسيتين: رتق القناة الصفراوية المعزول وهو شكل ما بعد الولادة والأكثر انتشاراً، ورتق القناة الصفراوية المصاحب بتغير في الموضع، أو تعدد الطحال، أو غيابه ويكون مع أو بدون تشوهات خلقية أخرى وهو الشكل الجنيني الذي يحدث أثناء الحمل (خلقي).
رتق القناة الصفراوية بعد الولادة
يُمثل هذا الشكل من رتق القناة الصفراوية (شكل ما بعد الولادة) 65-90 ٪ من الحالات. ويتميز هذا النوع بوجود التهاب متطور ما يشير إلى دور العوامل المعدية، أو السامة التي تسببت في تدمير خلايا القناة الصفراوية.
رتق القناة الصفراوية الجنينية
على الصعيد الآخر، يُمثل المرضى الذين يعانون من رتق القناة الصفراوية (شكل ما قبل الولادة) 10-35٪ من الحالات. وقد يرتبط هذا الشكل بتشوهات خلقية أخرى أكثرها شيوعاً: انقلاب الموضع، أو تعدد الطحال، أو غيابه تماماً.
أعراض رتق القناة الصفراوية
تشمل الأعراض النموذجية لرتق القناة الصفراوية لدى حديثي الولادة والرضع ما يلي:
- اليرقان بدرجات متغيرة.
- البول الداكن.
- براز خفيف.
- تضخم الكبد.
- تضخم الطحال.
- فرط بيليروبين الدم المباشر (موجود عادة منذ الولادة في الشكل الجنيني).
- اليرقان الفسيولوجي الذي يرتبط كثيرًا ببيليروبين الدم المقترن (في شكل ما بعد الولادة).
- كبد خط الوسط (قد يكون موجودًا في شكل الجنين / حديثي الولادة).
تشخيص رتق القناة الصفراوية
1-دراسات المختبر
تشمل الدراسات المختبرية التي يمكن تطبيقها في المختبر ما يلي:
- بيليروبين الدم (كلي ومباشر).
- الفوسفاتيز القلوية.
- إنزيم 5 'نوكليوتيداز.
- جاما جلوتامين ترانسببتيداز.
- مصل aminotransferases.
- مصل الأحماض الصفراوية.
- مصل alpha1-antitrypsin .
- كلوريد العَرَق.
2-التصوير
يستخدم التصوير بالموجات فوق الصوتية في استبعاد حالات مرضية معينة في الجهاز الصفراوي خارج الكبد لدى حديثي الولادة المصابين بالركود الصفراوي أو رتق القناة الصفراوية.
يُعد المسح الضوئي للقنوات الصفراوية فعالاً في تقييم الرضع وحديثي الولادة الذين يعانون من رتق القناة الصفراوية المشتبه بإصابتهم.
3-إجراءات
تُعد خزعة الكبد عبر الجلد على نطاق واسع أكثر الدراسات تطبيقاً وأهمها في تقييم رتق القناة الصفراوية، أو الركود الصفراوي لدى حديثي الولادة.
يوضح ويؤكد تصوير الأقنية الصفراوية أثناء الجراحة بشكل قاطع تشريح القناة الصفراوية خارج الكبد.
علاج رتق القناة الصفراوية
لا يمكن معالجة رتق القناة الصفراوية عن طريق الأدوية، ولكن عبر إجراء عملية جراحية تُسمى بإجراء كاساي، والتي تخلق مساراً جديداً لمرور وتدفق الصفراء من الكبد إلى الأمعاء.
يُقصي الجراح القنوات الصفراوية المدمرة من الكبد، ويبحث عن القنوات السليمة التي لا تزال تسمح بمرور الصفراء عبرها، ثم يصلها بجزء من الأمعاء وبذلك تمر الصفراء من الكبد إلى الأمعاء.
يبقى الأطفال في المشفى عقب انتهاء الجراحة مدة سبعة إلى عشرة أيام، ويتم تناول المضادات الحيوية ذات المدى الطويل لمنع خطر العدوى، قد تُستخدم أيضاً أدوية إضافية تساعد على تدفق الصفراء وزيادة احتمالية نجاح الجراحة.
ما مدى احتمالية نجاح إجراء كاساي؟
ينجح إجراء كاساي بنسبة 60% إلى 85% من الحالات المصابة برتق القناة الصفراوية بالتعاون مع أخصائي أمراض الكبد والجراحين ذوي الخبرة، وينتج عن ذلك انخفاض مستوى اليرقان نتيجة مرور الصفراء من الكبد.
يسمح إجراء كاساي للأطفال المصابين بالنمو والتمتع بصحة جيدة لعدة سنوات، ولكنه ليس علاجاً تاماً لرتق القناة الصفراوية. فقط 25% من الأطفال الذين خضعوا لهذا الإجراء لا يحتاجون إلى زراعة كبد في مراحل لاحقة من حياتهم وغالباً ما تتم الزراعة قبل بلوغهم سن العشرين.
يزداد معدل البقاء على قيد الحياة بعد الجراحة بشكل كبير، والأطفال الذين خضعوا لزراعة الكبد يميلون إلى العمل بشكل جيد للغاية.
تتضمن العوامل التي تتنبأ بتحسن النتائج على المدى الطويل بعد عملية كاساي ما يلي:
- أن يكون العمر أقل من 8 أسابيع في العملية.
- الأنسجة قبل الجراحة وحجم بقايا الأقنية.
- وجود الصفراء في منطقة الفصوص الكبدية.
- عدم وجود ارتفاع في ضغط الدم البابي وتليف الكبد والتشوهات المرتبطة به.
- خبرة الفريق الجراحي.
- إزالة اليرقان بعد الجراحة.
مضاعفات رتق القناة الصفراوية
تُعد المضاعفات عقب إجراء كاساي مباشرة ضئيلة، وتكمن المخاطر في حالة تطور مرض، أو خلل في الكبد.
من الشائع الإصابة بعدوى في القنوات الصفراوية عقب الجراحة، وتتم معالجة ذلك بالمضادات الحيوية عبر الوريد، وقد يستمر العلاج بالمضادات الحيوية التي تؤخذ عبر الفم أيضاً.
قد يحدث يرقان أو حكة، ويمكن علاجها غالباً باستخدام الأدوية مثل حمض أورسوديوكسيكوليك.
يعاني مرضى تليف الكبد من بعض التغيرات في تدفق الدم عبر الكبد والأمعاء، وتؤدي هذه التغيرات إلى بعض المشاكل مثل سهولة الحصول على كدمات الجلد، ونزيف الأنف، وتضخم الأوردة (الدوالي) في المعدة والمريء، واحتباس سوائل الجسم.
التغذية ورتق القناة الصفراوية
الأطفال المصابون بأمراض الكبد تزداد احتياجاتهم الغذائية عن الأطفال الأصحاء، وهذا يعني حاجاتهم لمزيد من السعرات الحرارية.
يؤدي تلف الكبد أيضا وعدم وصول الصفراء إلى الأمعاء إلى عدم القدرة على هضم الدهون وقد يحدث أيضاً فقد للبروتينات والفيتامينات.
ولذلك فقد تتضمن إرشادات الطبيب في ما يتعلق بتغذية طفلك ما يلي:
- نظام غذائي وتركيبة خاصة خلال السنة الأولى من العمر, يتبع الأطفال الأكبر سناً نظام غذائي متوازن يوفر ثلاث وجبات يومياً بالإضافة إلى وجبات خفيفة بين الوجبات الأساسية.
- مكملات الفيتامينات (خاصة الفيتامينات A، D، E، K) أى الفيتامينات التي يتم امتصاصها في الدهون ولا يستطيع حديثو الولادة المصابون برتق القناة الصفراوية امتصاصها.
- تتم إضافة زيت الدهون الثلاثية متوسطة السلسلة (MCT) إلى الأطعمة والسوائل أو تركيبات الرضع حيث يضيف سعرات حرارية إضافية تساعد الطفل على النمو.
- يوصى الطبيب بالرضاعة السائلة عالية السعرات الحرارية، إذا كان طفلك لا يستطيع تناول الطعام بشكل طبيعي.، تُعطى التغذية من خلال (أنبوب أنفي معدي) يوضع في الأنف ويوجه إلى أسفل المريء وإلى المعدة.
يعود الهضم إلى طبيعته بعد الجراحة، ولكن قد تكون هناك حاجة إلى فيتامينات إضافية.
المصادر
Biliary Atresia - cincinnatichildrens.org